...Gif - animácie ...
... okienko zdravia ...
Civilizačné choroby
Pojmom civilizačné choroby označujeme také ochorenia, ktoré sa v ľudskej populácii veľmi rozšírili a stávajú sa častou príčinou úmrtí. Globálnym problémom sa stávajú nielen preto, že sa často vyskytujú, ale aj z hľadiska, ktoré ich spôsobujú. Medzi civilizačné choroby zaraďujeme obezitu, cukrovku, vysoký krvný tlak, artériosklerózu, srdcový infarkt, rakovinu, drogové závislosti atď. Sú to ochorenia spôsobené (a ovplyvnené) civilizačnými faktormi: stravou, dedičnými faktormi, životným štýlom a životosprávou. Ľudský organizmus sa prispôsobuje prostrediu dvoma spôsobmi: imunitnou reakciou, ktorou sa chráni pred prenikaním cudzorodých látok do organizmu a stresom, ktorý síce ohrozuje vnútornú rovnováhu organizmu, ale zároveň aktivizuje jednotlivé vnútorné orgány na boj proti negatívnym vonkajším vplyvom. Zlyhanie týchto dvoch mechanizmov vedie z lekárskeho hľadiska ku vzniku civilizačných chorôb. Zdravie je stav plného telesného, duševného a sociálneho blaha (teda nie iba neprítomnosť choroby). Zdravý človek je schopný aktívne reagovať na zmeny prostredia. Telesné zdravie a duševné zdravie sa navzájom podmieňujú. Choroba je narušenie medzi organizmom a prostredím , porušenie schopnosti adaptovať sa na zmeny.
Podstata civilizačných ochorení
Človek sa už nedokáže tak rýchlo prispôsobovať meniacim sa životným podmienkam, najmä znečisťovaniu životného prostredia. Príkladom zlej situácie a adaptácie na nevhodné životné prostredie je množstvo alergií, napríklad na potraviny, prach, peľ, na lieky, na mikroorganizmy, zvieratá a pod.
Na človeka pôsobia tieto skupiny vplyvov:
1. fyzikálne vplyvy
2. chemické vplyvy
3. biologické a mutagénne vplyvy
4. psychické a spoločenské vplyvy
Príčiny civilizačných chorôb
- degradované životné prostredie
- nesprávna životospráva a zlé návyky obyvateľstva
- nízka zdravotná uvedomelosť obyvateľstva
- špecificky sa odráža vplyv živ. prostredia a sociálnej sféry na zdravotnom stave detí
- vysoký počet rizikových pracovísk a počet pracovníkov pracujúcich v pracovnom riziku
Patria tu napr.:
- Stres
- Narkománia
- AIDS
- Alergie
- Cukrovka
- Srdcovo cievne ochorenia
- Televízia
- Mobily
- Internet
- Osobné počítače a počítačové hry
- Noviny
- Nádorové ochorenia
- Obezita
- Choroby dýchacích ciest
- Nervové a psychiícké ochorenia
Stres
Stres je jedným z najdôležitejších fenoménov dnešnej doby. Sprevádza človeka po celý život. Predstavuje rad fyziologických reakcií organizmu ako prirodzenú adaptačnú na výstrahu a nebezpečenstvo. Ak sa stresová situácia nevyrieši, stres sa nebude neutralizovať, zostáva nevyriešený, nebezpečný v organizme a môže byť štartérom procesu, ktorý v konečnom dôsledku vedie k vážnejšiemu ochoreniu. Z medicínskeho hľadiska sú následky stresu najmasovejšími problémami ľudstva.
Narkománia
Je to drogová závislosť, ktorú vyvolávajú rôzne látky. Môže ísť o závislosť od nadmerného užívania liekov, od rôznych chemických látok, až po závislosť od tvrdých drog. Narkoman nemôže existovať bez drogy, musí ju získať nielen pre jej príjemné psychické účinky, ale aj pre nevoľnosť, ktorá vzniká pri nepožití drogy. Narkománia sa zväčša spája s inou trestnou činnosťou, pretože drogy sú drahé a ak narkoman nemá peniaze, je schopný kradnúť, lúpiť ale i prostituovať. Drogová závislosť sa vytvára podstatne rýchlejšie ako závislosť ad alkoholu či od fajčenia. Niekedy však jednorazové nadmerné požitie drog spôsobuje smrť.
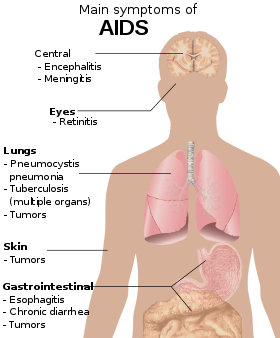
AIDS
AIDS je skratka (z anglického Acquired ImmunoDeficiency Syndrome) pre syndróm získanej imunodeficencie, fatálneho prenosného ochorenia imunitného systému, spôsobeného ľudským vírusom HIV (z anglického Human Immunodeficiency Virus), čo znamená vírus spôsobujúci stratu obranyschopnosti u človeka. Vo väčšine prípadov HIV pomaly napáda a ničí imunitný systém, teda obranu tela proti chorobám, a zanecháva infikovaného jedinca náchylného k malignitám a infekciám, ktoré sú nakoniec príčinou smrti. AIDS je posledným štádiom infekcie HIV, v ktorého priebehu sa tieto ochorenia postupne objavujú.
Je infekčná choroba spôsobená vírusom HIV, ktorý napáda živé bunky, prežíva v nich a používa ich ako „výrobný závod“, reprodukuje sa v nich. Napáda najmä bunky, na ktorých je založená imunitná obrana organizmu. Preto chorí na AIDS zomierajú na následky rozličných infekcií a chorôb. AIDS sa prenáša krvou infikovaného človeka, sexuálnym stykom a z matky na dieťa počas tehotenstva i pôrodu. Vírus môže žiť v organizme aj 10 - 12 rokov, kým sa prejavia príznaky choroby. Preto nositelia vírusu často nevedia, že sú chorí.
Štatistika:
Na začiatku 80-tych rokov došlo v Kalifornii a New Yorku najprv prevažne u homosexuálnych mužov k výskytu dosiaľ neznámeho ochorenia. 1984 bol ako spúšťač choroby identifikovaný vírus HIV a AIDS bol definovaný ako syndróm rôznych ochorení rovnakej príčiny. Od prepuknutia pandémie sa až doteraz vírusom HIV celosvetovo nakazilo viac než 60 miliónov ľudí. V súčasnosti žije asi 42 miliónov ľudí s vírusom HIV (stav: december 2002). V minulom roku sa na celom svete vírusom HIV nakazilo asi 5 miliónov ľudí. Okolo 3,1 milióna ľudí zomrelo v roku 2002 na následky infekcie vírusom HIV, z toho len 2,3 milióna v Afrike. Tak sa AIDS stal príčinou úmrtí číslo 1 už aj v afrických štátoch ležiacich južne od Sahary.
AIDS je medzičasom na celom svete štvrtou najčastejšou príčinou smrti. V Nemecku sa od začiatku šírenia vírusu HIV infikovalo asi 60 000 ľudí, z toho 20 000 ľudí zomrelo. Teraz žije v Nemecku s infekciou HIV necelých 40 000 ľudí, z toho necelých 30 000 mužov a dobrých 8 000 žien. Zaujímavé je, že tento počet každým rokom stúpne o približne 2000, lebo vďaka lepším liečebným možnostiam zomiera na AIDS stále menej ľudí.
Typy AIDS
Sú známe dva hlavné typy vírusov, označené HIV-1 a HIV-2. Genetická výbava týchto dvoch typov je približne v 60 percentách zhodná. Celosvetovo je najbežnejší HIV-1, HIV-2 je častejší najmä v západnej Afrike. Obidva typy pôsobia podobne, ale HIV-2 spôsobuje formu AIDS s oveľa pomalšou progresiou, než u formy spôsobenej HIV-1. V rámci každého typu existuje niekoľko podtypov, ktoré sú len málo odlišnými genetickými variáciami vírusu. To je výsledok vysokej rýchlosti, s ktorou genetická výbava HIV mutuje. K najväčšiemu množstvu obmien dochádza v géne kódujúcom proteín gp120 a tieto mutácie môžu meniť štruktúru proteínu. Vďaka nepretržitým zmenám v štruktúre hlavného povrchového proteínu môže vírus zabrániť rozoznanie imunitným systémom.
Vírus HIV:
HIV je vírus nedostatku ľudskej imunity. Tento vírus napadá imunitný systém človeka a tak znižuje jeho obranyschopnosť voči ochoreniam. Tento vírus napadá v organizme určitú skupinu bielych krvinek, T lymfocytov, v ktorých sa množí, neskôr ich aj zabíja a znižuje tak ich počet v tele napadnutého človeka. Výrazný pokles počtu bielych krvinek, ktoré hrajú dôležitú úlohu v obranyschopnosti ľudského organizmu, vedie k zlyhávaniu imunity a rozvíja sa v ochorenie AIDS. Tým, že je imunitný systém slabší, človek ľahšie podľahne iným ochoreniam, baktériám a vírusom
Prvé príznaky HIV infekcie sú ľahko zameniteľné s chrípkovým ochorením a objavujú sa 2−3 týždne od infikovania. Avšak človek nakazený vírusom HIV nemusí mať dlhú dobu, napríklad niekoľko rokov, vôbec žiadne zdravotné problémy. Tomuto obdobiu sa hovorí bezpríznakové nosičstvo vírusu HIV. I v tomto období môže nakazený človek preniesť infekciu na ďalšie osoby. Pritom sám vyzerá a cíti sa celkom zdravý a ani jeho partner na ňom nič nespozná. Len pri laboratórnom vyšetrení na prítomnosť HIV protilátok je u testovaného zistený pozitívny nález, človek je "HIV pozitívny".
Prejavy vírusu HIV:
Najčastejším klinickým príznakom HIV infekcie je horúčka, objavuje sa u 75-97% infikovaných osôb. Môže byť doprevádzaná bolesťami hlavy, kĺbov, svalov, zápalom nosohltanu a zažívacími ťažkosťami, vrátane hnačiek. Ochorenie pripomína virózu. Prejavuje sa tiež zväčšením lymfatických uzlín - hlavne krčných, bolestivým opuchom pečene, zväčšením sleziny, bolesťou v krku, ochorenie pripomína infekčnú mononukleózu.
Väčšina príznakov nemá akútny charakter (výnimkou je vyrážka). Klinické príznaky nemajú vysokú intenzitu a majú tendenciu k pozvolnému priebehu. Trvajú 2-6 týždňov a odoznejú bez špecifickej liečby. Infikovaný prechádza do kľudového bezpríznakového štádia HIV infekcie.
Kde sa vírus HIV nachádza
Vírus HIV sa prenášaná priamym kontaktom s infikovanými telesnými tekutinami.
HIV je prítomné v infekčných dávkach v:
- krvi a krvných derivátoch,
- sperme a možno i v predejakulačnej tekutine,
- sekréte z pošvy a čípku,
- materskom mlieku.
V priebehu invazívnych chirurgických zákrokov môžu zdravotníci prísť do styku s nasledujúcimi telesnými tekutinami, ktoré obsahujú signifikantné množstvo HIV:
- amniová tekutina,
- cerebrospinálny mok,
- kĺbová synoviálna tekutina.
HIV je prítomné v zanedbateľnom množstve v:
- slinách (zistené len nepatrné množstvo u veľmi malého počtu ľudí),
- slzách,
- tekutine v pľuzgieroch.
HIV nie je prítomné v:
- moči a stolici,
- zvratkoch a pote.
HIV sa môže preniesť
(sú známe iba 3 cesty prenosu HIV)
- Sexuálnym stykom
- Krvou a krvnými derivátmi .
- Z matky na plod
Vývojové štádiá ochorenia
Štádium I
V tomto období nepozorujeme často žiadne zdravotné komplikácie. Asi v 10 % prípadov pozorujeme v 1- 4 týždni od nakazenia rôzne prejavy infekcie. Horúčka, zdurenie uzlín na krku, bolesti v krku, bolesti svalov, môže sa objaviť vyrážka. Testy na HIV sú zatiaľ negatívne, približne v ¼ prípadov je možné preukázať antigén p 24, ktorý je typický práve pre HIV.
Štádium II
Ide o štádium, kedy sa neobjavujú už žiadne príznaky a nazývame ho obdobím bezpríznakovej séropozitivity – človek je HIV pozitívny. V tomto období je dôležité zistiť ochorenie a začať s liečbou či sledovaním. V tomto období dochádza k trvalej či prechodnej virémií – v tele sa objavuje aktívny vírus a pozitívny človek môže nakaziť desiatky osôb pri nechránených pohlavných stykoch.
Štádium III
Ide o štádium charakteristické mohutným zdurením uzlín tzv. Generalizovaná lymfadenopatia (PGL). Definícia uvádza zväčšenie lymfatických uzlín v dvoch lokalizáciach mimo slabín. Uzliny musia byť väčšie ako 1 cm, pretrvávať najmenej 3 mesiace a nesmú byť spojené s iným infekčným, alebo nádorovým procesom.
Štádium IV – AIDS
AIDS na Slovensku:
Prvý registrovaný prípad infekcie HIV sme na Slovensku zaznamenali v roku 1983. Podľa RNDr. MUDr. Jána Mikasa z Úradu verejného zdravotníctva SR k 30. septembru 2006 sa na území Slovenska vykonalo viac ako 4 milióny vyšetrení anti-HIV protilátok.
Z celkového počtu ľudí s pozitívnym nálezom HIV až 82 % tvoria muži nakazení homosexuálnym stykom . „Čo sa týka žien, tie sú pri heterosexuálnom pohlavnom styku viac zraniteľné ako muži,“ konštatuje J. Mikas a zároveň zdôrazňuje, že na Slovensku zatiaľ neevidujeme prenos vírusu HIV z matky na dieťa, hoci boli prípady, keď rodili HIV pozitívne ženy . Zároveň na Slovensku neevidujeme ani jeden prípad nakazeného dieťaťa do 14 rokov.
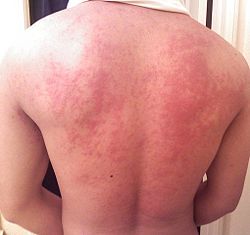
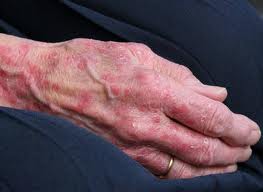
Alergie
Pod alergiou sa rozumie od normy sa odlišujúca, zvýšená resp. prehnaná reakcia imunitného systému na určité látky, takzvané alergény, ktorá sa získava opakovaným kontaktom s týmito alergénmi. Preto sa často používa aj pojem precitlivenosť. Pojem precitlivenosť pochádza z gréčtiny (allo = cudzí, iný a ergon = reakcia, činnosť). C. v. Pirquet označil v roku 1906 po prvýkrát ako alergiu všetky od normy sa odlišujúce reakcie ľudského organizmu na zvonku pôsobiace látky. Toto vtedy zahŕňalo precitlivenosť (hyperergiu), ako aj oslabenú citlivosť (hypergiu) a chýbajúcu citlivosť (anergiu).
Podľa príslušných mechanizmov prijímu alergénov možno rozlišovať nasledujúce formy alergií:
- inhalačné alergie: Vdýchnutím alergénov vo forme prachu, napr. peľ, prach v domácnosti.
- alergia na potraviny: Spotrebou potravín obsahujúcich alergény, napr. jahody, plody mora, konzervačné látky.
- alergia na lieky: Ako reakcia na určité medikamenty, nezávisle od ich aplikačnej formy ako tabletka, čípok, infúzia atď. Obzvlášť častým alergénom je napr. penicilín.
- alergia na jed hmyzu: Po bodnutí hmyzom, napr. včelou alebo osou.
- alergia na parazity alebo mikróby: Pri napadnutí parazitmi, ako napr. črevnými parazitmi, alebo aj vírusovými alebo bakteriálnymi infekciami .
- kontaktná alergia: Pri kontakte kože s alergénmi, ako napr. nikel, kosmetika
Príčina vzniku alergickej reakcie:
Hlavná úloha imunitného systému spočíva v obrane proti pôvodcom ochorení, ako
napr. proti baktériám, vírusom alebo parazitom. Po prijatí takýchto pôvodcov ochorení do
organizmu reaguje imunitný systém tvorbou špecifických protilátok alebo obranných buniek
proti zodpovedajúcemu pôvodcovi ochorenia. Organizmus je schopný „zapamätať“ si akú
protilátku použil a pri neskoršom kontakte s tým istým pôvodcom ochorenia, daná osoba už
druhý raz neochorie, pretože reakcia organizmu je už špecifickou protilátkou alebo bunkou - organizmus sa senzibilizuje. Pri vzniku alergie prebiehajú v imunitnom systéme v princípe také isté reakcie. Po kontakte organizmu s alergénom sa tvoria protilátky, resp. obranné bunky špecifické pre tento alergén. Pri opätovnom kontakte s tými istými alergénmi sa ihneď
produkujú zodpovedajúce protilátky / sa aktivujú obranné bunky, a nastáva nepříjemná alergická reakcia.
Rozlišujeme 2 typy alergénov:
• slabo senzibilizačné látky - na vyvolanie alergie sú nevyhnutné viacročné kontakty (napr. peľ)
• silne senzibilizačné látky - na vyvolanie alergie stačí jeden až niekoľko málo
kontaktov (napr. pri liekoch)
Typy alergických reakcií:
Britský patológ Robin C. Cooms opísal spolu so svojím kolegom Gellom štyri typy alergických reakcií, reakcie typu I, II, III a IV, ktoré sa môžu vyskytnúť aj ako zmiešané typy.
Typ I – Precitlivenosť včasného typu
Na kontakt tela s alergénom reagujú osobitné bunky (mastocyty) uvoľnením ich
chemických látok. Najdôležitejšou takou látkou je histamín. Vyvoláva typické alergické
symptómy: svrbenie, nosovú sekréciu, kŕčovité stiahnutie bronchiálneho svalstva, rozšírenie
ciev a opuchy. Maximálnu reakciu tela predstavuje šok s poklesom krvného tlaku, zastavením
dýchania a krvného obehu.
Typ II – cytotoxický typ
Pôsobením alergénu dochádza k zániku krvných buniek a napokon ku chudokrvnosti.
Spúšťačmi môžu byť lieky utišujúce bolesti (analgetiká), antibiotiká a lieky na uvoľnenie
kŕčov.
Typ III – imunokomplexový typ
Antigén a protilátka vytvoria komplex, ktorý sa usadí v tkanive. Tým je spôsobená
zápalová reakcia a poškodenie tkaniva látkami poškodzujúcimi bielkoviny (enzýmy).
Typ IV – typ oneskorenej reakcie
Tento typ reakcie je spôsobený priamym kontaktom bielych krviniek (T-lymfocyty)
s fagocytmi (makrofágmi). Po kontakte s antigénom to do vyvolania chorobných symptómov
trvá 24 až 48 hodín. Týmto spôsobom sú zapríčinené napr. kontaktný ekzém a odvrhnutie
transplantátu.
Príznaky:
• červené, svrbivé vyrážky, žihľavka
• začervenanie
• bolesť hlavy
• nádcha, upchatie nosa
• kŕče v bruchu
• sťažené dýchanie, sipot, kašeľ
• horúčka
• opuchnutý jazyk, opuch okolo očí a pier
• pokles tlaku
• porucha vedomia
3.5 Diagnostika a liečba (obr.č.3)
Diagnóza alergie je sťažená veľkým množstvom možných alergénov. Preto je dôležité
presné zisťovanie alergénov v pracovnom a domácom prostredí. Využíva sa
klinický obraz, laboratórne, základné a osobitné vyšetrenia. Zisťovanie
špecifických protilátok alebo obranných buniek v krvi. Vykonávajú sa rutinné a
špeciálne testy na koži.Pri týchto testoch sa vedome prevedie kontakt
s podozrivými alergénmi, na kožu alebo pľúcami, a nato sa reakcia pozoruje.
Na boj proti alergii dnes existuje veľa liekov, ktoré zmiernia silu alergickej reakcie medzi ne patria napr. antihistaminiká. Potom sú lieky s omnoho silnejším účinkom, ktoré sú schopné alergickej reakcii zabrániť, ako napr. glukokortikoidy. Majú však vedľajšie účinky, ktoré pri dlhšom užívaní môžu viesť až k osteoporóze, či diabetesu. Existujú aj iné ako
medikamentózne spôsoby liečby, ako špecifická imunoterapia, desenzibilizácia.
Cukrovka
Cukrovka ( diabetes mellitus) je chronické, doposiaľ nevyliečiteľné ochorenie, ktorého výskyt celosvetovo ale aj v Slovenskej republike neustále narastá. Dnes hovoríme o cukrovke ako o epidémii tretieho tisícročia. V súčasnosti sa počet diabetikov vo svete odhaduje na 140 miliónov a podľa prognostických štúdií sa ich počet o 25 rokov zvýši na 300 miliónov.
Cukrovka je choroba látkovej premeny. Jej najvýraznejším prejavom je zvýšenie cukru v krvi (hyperglykémia). Zvýšenie hladiny krvného cukru (hyperglykémia) je následkom poruchy vylučovania inzulínu a/alebo účinku inzulínu v cieľových tkanivách. Pri cukrovke okrem nedostatočnej premeny cukrov v organizme dochádza aj k poruche spracovania tukov, bielkovín, minerálnych látok a vody. Zvýšené hodnoty krvného cukru v priebehu rokov vedú k poškodeniu ciev. Postihnutie malých ciev (diabetická mikroangiopatia) sa prejavuje zhoršením zraku, poškodením funkcie obličiek a nervov. Zmeny na veľkých cievach (diabetická makroangiopatia) zapríčiňujú nedokrvenie končatín, srdca a mozgu.
Druhy cukrovky
Pri cukrovke rozlišujeme 3 základné typy: Typ 1, Typ 2 a Gestačný (tehotenský).
Cukrovka typu 1 (Juveniálny diabetes) - diabetes závislý na inzulíne
Cukrovka typu 1 je spôsobená absolútnym nedostatkom inzulínu, čo je zapríčinené nefunkčnosťou B- buniek v slinivke brušnej, ktoré inzulín produkujú. Tento typ cukrovky tvorí asi 10% zo všetkých prípadov a najčastejšie sa objavuje u detí a u mladých ľudí. Pretože organizmus človeka trpiaceho diabetesom typu 1 neprodukuje žiadny inzulín, musí si ho aplikovať v injekciách, aby bol schopný využiť potrebnú glukózu vznikajúcu trávením a tým znižovať glykémiu. Pri nedostatku inzulínu totiž nemôže glukóza vstupovať do buniek a vystupuje v krvi vysoko - zvyšuje sa glykémia.
Príznaky:
- Časté močenie
- Extrémny hlad a smäd
- Úbytok hmotnosti
- Svrbenie kože
Cukrovka typu 2 - diabetes nezávislý na inzulíne
Cukrovka typu 2 je spôsobená len relatívnym nedostatkom inzulínu. V porovnaní so zdravými môžu mať ľudia trpiaci cukrovkou typu 2 hladinu inzulínu dokonca vyššiu, ale ich organizmus nie je schopný inzulín správne použiť. Presnejšie povedané bunky nevedia na inzulín správne reagovať. Tento stav sa nazýva inzulínová rezistencia. Typ 2 je najčastejším typom cukrovky a vyskytuje sa najviac u dospelých a je typický hlavne pre obéznych ľudí. Práve kvôli nezdravému životnému štýlu a rýchlemu nárastu nadváhy a obezity stúpa i počet diabetikov s typom 2.
Príznaky:
- Pocit únavy
- Ospalosť
- Zahmlené videnie
- Suchá svrbiaca koža 9
- Väčší pocit hladu a smädu
- Časté močenie
- Strata citlivosti v končatinách
- Kožné infekcie
Gestačný (tehotenský) diabetes
U tehotných žien sa môže počas tehotenstva vyvinúť gestačný diabetes, preto by sa malo u všetkých žien vykonať v šiestom mesiaci tehotenstva vyšetrenie na glykémiu. Gestačný typ cukrovky sa objavuje približne u 2 až 5% tehotných žien. Tento typ cukrovky sa častejšie vyskytuje u starších žien alebo žien s nadváhou, ale dodržovaním správnej diéty a cvičením sa dá tento typ diabetesu uspokojivo zvládnuť. Riziko vzniku cukrovky u dieťaťa je ťažké odhadnúť. Pokiaľ má diabetes len matka alebo len otec, je riziko vzniku približne 3%. Pokiaľ však sú diabetici obaja rodičia, toto riziko vzrastie približne na 15 až 30%.
Inzulín
Objaviteľom inzulínu sa stal lekár Frederik Grant Banting. Inzulín je hormón produkovaný B- bunkami Langerhansových ostrovčekov slinivky brušnej, ktorý znižuje hladinu cukru v krvi tým, že podporuje vychytávanie glukózy vo svaloch, pečeni a tuku. Absolútny nedostatok inzulínu je spôsobený tým, že sa v slinivke inzulín vôbec nevytvára. Relatívny nedostatok inzulínu je spôsobený poruchou jeho uvoľňovania zo slinivky alebo jeho nedostatočnou účinnosťou.
Typy inzulínu:
1) Rýchlo pôsobiaci inzulín
Jedná sa o číry roztok kryštalického inzulínu. Jeho účinok nastupuje za 15-30 minút, vrchol dosahuje približne medzi 1. a 3. hodinou a dĺžka jeho trvania je 4-6 hodín. Tento typ inzulínu sa používa hlavne ku zvládnutiu diabetickej kómy.
2) Stredne rýchlo pôsobiaci inzulín
Ide o skupinu inzulínu, ktorá sa ešte delí na 3 podskupiny podľa doby pôsobenia. Nástup účinku pri stredne rýchlo pôsobiacom inzulíne sa pohybuje od 30 minút do 3 hodín, podľa typu. Vrchol dosahuje medzi 2. a 12. hodinou a dĺžku trvania môže mať až 24 hodín.
3) Dlhodobo pôsobiaci inzulín
Ide o suspenziu kryštalického inzulínu so zinočnatými iónmi. Tento typ inzulínu slúži na doplňovanie základnej potreby inzulínu. Účinok sa dostaví približne za 3-4 hodiny, vrchol je medzi 10. až 24. hodinou a dĺžka jeho trvania je medzi 26-28 hodinami.
Mýtus č. 1 - z Indonézie
Len tuční ľudia môžu dostať cukrovku.
Cukrovku dostane len ten, kto je veľa sladkostí.
Tučnota spôsobuje cukrovku.
Fakt č. 1
Cukrovka (diabetes mellitus) môže postihnúť kohokoľvek: sociálne silných aj sociálne slabších alebo slabých. Prvotne nie je spôsobená tým, že človek konzumuje veľa sladkostí alebo je obézny. Hoci prejedanie sa zvyšuje hmotnosť a v kombinácii s nedostatkom pohybu sa výrazne zvyšuje riziko vzniku diabetes mellitus 2. typu.
Mýtus č. 2 – z USA
Deti môžu z cukrovky vyrásť.
Cukrovka postihuje len starých ľudí.
Fakt č. 2
Diabetes mellitus 1. typu (v minulosti označovaný aj ako inzulín-dependentný diabetes mellitus, juvenilný diabetes mellitus alebo detská cukrovka) je zvyčajne diagnostikovaný v detstve alebo v mladosti a jeho vznik spôsobuje deštrukcia β-buniek Langerhansových ostrovčekov pankreasu, ktoré produkujú inzulín. Po deštrukcii už nie je možné, aby sa β-bunky obnovili alebo doplnili, a preto je diabetes mellitus 1. typu celoživotné ochorenie.
Diabetes mellitus 2. typu (v minulosti označovaný aj ako non-inzulín-dependentný diabetes mellitus alebo starecká cukrovka) je netypický pre detský vek alebo mladosť, hoci štatistiky a štúdie jednoznačne dokazujú, že aj tu sa číslo v posledných rokoch výrazne zvyšuje. Je to tiež celoživotné ochorenie, ktoré sa najčastejšie vyskytuje u ľudí nad 35 rokov. Jeho výskyt najviac stúpa u ľudí v strednom veku.
Mýtus č. 3 – z Turecka a z USA
Cukrovka je nákazlivá choroba.
Fakt č. 3
Obidva typy diabetes mellitus, typ 1 aj typ 2, sú chronické metabolické choroby a nie sú nákazlivé. Nikto nemôže dostať diabetes mellitus preto, že je v priamom kontakte s diabetikmi.
Mýtus č. 4 - z Uzbekistanu a Veľkej Británie
Marihuana, tymian a petržlen môžu pomôcť pri znižovaní glykémie.
Fakt č. 4
Faktom je, že marihuana môže nepriamo ovplyvniť hladinu glukózy v krvi. Niektoré štúdie tiež dokázali, že vňať petržlenu alebo koreniny, ako napr. škorica, muškátový oriešok a klinček, môžu zlepšovať využitie glukózy a tým znižovať glykémiu. Samozrejme, že tieto efekty sú len veľmi malé, takže marihuana (u nás stále považovaná za nebezpečnú drogu), ako aj rôzne byliny a koreniny nie sú v žiadnom prípade odporúčané pre liečbu cukrovky, ktorá by nahrádzala zmenu životného štýlu, lieky a inzulín.
Mýtus č. 5 - z USA
Všetci diabetici potrebujú injekcie inzulínu.
Fakt č. 5
To, že bez inzulínu sa nedá žiť, by mal dnes vedieť každý vzdelaný človek. A to, či diabetici potrebujú alebo nepotrebujú k svojmu životu injekcie inzulínu, závisí od mnohých faktorov a najmä od toho, aký typ cukrovky diabetik vlastne má. Všetci diabetici 1. typu potrebujú pre svoj život každý deň niekoľko injekcií inzulínu. V závislosti od mnohých faktorov a dĺžky trvania ochorenia aj diabetici 2. typu neskôr potrebujú na dosiahnutie optimálnej glykémie injekcie inzulínu. Inzulín je hormón β-buniek Langerhansových ostrovčekov pankreasu, ktorý má jedinečnú schopnosť udržať glykémiu v prijateľných hodnotách a tým pádom aj život ľudí, ktorí majú minimálnu, alebo už žiadnu vlastnú sekréciu inzulínu.
Mýtus č. 6 - z Veľkej Británie
Všetky tablety na cukrovku sú orálny inzulín.
Fakt č. 6
Inzulín ešte stále nemôže byť podávaný orálne (ústami) vo forme tabliet. Je to totiž bielkovina, ktorá je zložená z 51 aminokyselín.
Keby sme ju podali ústami, tak by ju žalúdočný trakt rozložil a zmetabo-lizoval presne tak, ako rozkladá a metabolizuje iné bielkoviny, napr. mlieko. Inzulín by potom nemohol byť absorbovaný do krvného obehu a pokračovať vo svojej ceste do hlavného miesta svojho pôsobenia, do pečene a svalov.
Tablety na cukrovku (perorálne antidiabetiká) znižujú glykémiu úplne inými mechanizmami. Stimulujú vylučovanie inzulínu z pankreasu, potláčajú ukladanie glukózy z potravy do pečene, spomaľujú vstrebávanie cukrov z čreva a zvyšujú citlivosť organizmu na vlastný inzulín.
Mýtus č. 7 - z Turecka
Inzulín je návyková látka - droga.
Fakt č. 7
Inzulín je prirodzený hormón, ktorý sa tvorí v β-bunkách Langerhansových ostrovčekov pankreasu každého človeka. Nie je možné byť závislý od inzulínu (v zmysle návykových látok - drog). Diabetici 1. typu si musia celý život niekoľkokrát denne podávať injekcie inzulínu, ale nie preto, lebo sú od neho závislí, ale preto, lebo inzulín je pre život každého človeka nevyhnutná látka, ktorá nepretržite kontroluje metabolizmus cukrov a tukov v organizme. Z mätok v otázkach závislosti u niektorých needukovaných ľudí môže nastať preto, lebo staršie pomenovanie pre diabetes mellitus 1. typu bol „inzulín - dependentný = inzulín - závislý“ diabetes mellitus. Ale „závislosť“ v tomto zmysle nemá vôbec žiadnu súvislosť s termínom „závislý“, ktorý sa niekedy používa v súvislosti s návykovými látkami - drogami. Inzulín pre diabetikov stále znamená možnosť žiť.
Mýtus č. 8 - z Veľkej Británie
Keď diabetik začne liečbu inzulínom, už nikdy sa nemôže vrátiť k liečbe tabletkami na cukrovku (perorálnymi antidiabetikami).
Fakt č. 8
Toto tvrdenie platí len pre diabetikov 1. typu, ktorý je charakteristický tým, že ß-bunky Langerhansových ostrovčekov pankreasu neprodukujú inzulín. Títo diabetici musia byť v záujme zachovania života a zdravia liečení celý život inzulínom.
Diabetici 2. typu však skutočne veľmi často potrebujú inzulín len na krátky čas, napr. pri chorobe, infekcii, úraze, operácii, psychických problémoch, alebo keď prechodne užívajú lieky, ktoré výrazne znižujú alebo rušia účinok perorálnych antidiabetík. Pri nedodržiavaní liečby liekmi na cukrovku, porušovaní odporučenej diéty v zmysle nadbytočného príjmu sacharidov, nedostatku pohybu alebo po vyčerpaní schopnosti spomínaných ß-buniek produkovať inzulín je aj v prípade diabetikov typu 2 potrebné začať liečbu inzulínom, ktorá je v tomto prípade trvalá, ale je nevyhnutná pre zachovanie zdravia a života.
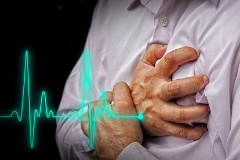
Srdcovo-cievne ochorenia
Ochorenia srdca a obehovej sústavy predstavujú celosvetový zdravotný problém s neustále stúpajúcim trendom.Podľa Európskej komisie pre zdravie a ochranu spotrebiteľov srdcovo-cievne ochorenia aj naďalej reprezentujú hlavnú príčinu úmrtnosti v členských štátoch EÚ.V Európe zomiera na kardiovaskulárne choroby každý rok až 2,4 milióna žien v porovnaní s 1,95 miliónom mužov.Na Slovensku sú srdcovo-cievne ochorenia príčinou takmer až 56% všetkých úmrtí.
Medzi najznámejšie srdcovo-cievne ochorenia patria:
• Infarkt myokardu
• Mozgová príhoda
• Srdcový šelest
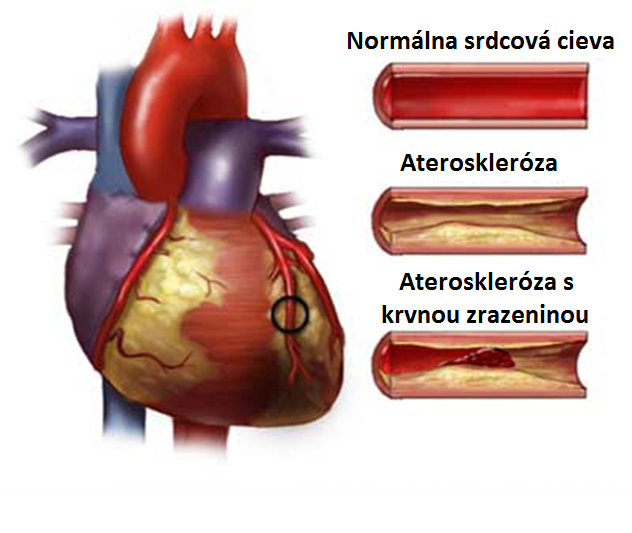
Infarkt myokardu
Dochádza tu k odumretiu časti srdcového svalu z dôvodu poruchy prísunu kyslíka.
Je to spôsobené:
• Upchatím koronárnej artérie krvnou zrazeninou a aterómom
• Poruchou látkovej výmeny a prekrvenia srdcového svalu
Tomuto predchádzajú srdečné záchvaty.
Náhly výpadok srdečného svalu vedie k preťaženiu srdca,tým sa zníži prísun krvi,klesá tep a tlak,krv sa hromadí v žilových vlásočniciach a pľúcach.
Príznaky
- Intenzívna bolesť alebo pocit tlaku za hrudnou kosťou, ktorá trvá dlhšie ako 15 minút. Niekedy sa bolesť môže objaviť v oblasti žalúdka alebo v chrbte.
- Bolesť vystreľuje z hrudníka do pleca, ruky, chrbta a čeľuste.
- Dýchavičnosť, niekedy aj mdloba.
- Nevoľnosť, vracanie, intenzívne potenie a úzkosť.
K ovplyvniteľným faktorom patria:
- Vysoký krvný tlak – hodnoty sú trvalo vyššie ako 140/90 Hg.
- Vysoká hladina cholesterolu v krvi – viac ako 4,6 mmol/liter.
- Cukrovka – najmä druhého typu, ktorý vzniká v dospelosti.
- Fajčenie – podľa odhadov spôsobuje na 30-40% úmrtí srdcový infarkt.
- Obezita
Ďalšie rizikové faktory predstavujú sedavý spôsob života, stres, vysoká hladina homocysteínu a fibrinogénu.
Liečba
Záchranná služba skontroluje základné životné funkcie (EKG, pulz, krvný tlak, dýchanie a stav vedomia). Lekár začne s liečbou už na mieste a cestou do nemocnice. Po prijatí sa vykoná ďalšie EKG a odbery krvi. Ďalším vyšetrením býva echokardiogram a angiografia. Potom zvyčajne nasleduje ďalšia liečba.
Lieky
Na potlačenie bolesti a úzkosti sa podáva morfín alebo iný opioid, nitroglycerín a lieky na upokojenie. Trubičkou do nosa alebo tvárovou maskou sa aplikuje kyslík a podávajú sa lieky na prevenciu ďalšieho vzniku krvnej zrazeniny.
Mozgová príhoda
Mŕtvica je zákerná v tom, že človek si pri prvých príznakoch (tŕpnutie rúk, líca, ľahké poruchy reči, hmlisté videnie) ani neuvedomuje, čo mu hrozí. Ibaže pri tejto diagnóze zvlášť záleží na rýchlej pomoci. Počas prvých šiestich hodín od začiatku ochorenia dokáže vhodná liečba výrazne znížiť následky. Prehrať súboj s časom prináša smrť alebo neodvratné poškodenie mozgu.
Čo sa pri mozgovej cievnej príhode deje? Krvná zrazenina zablokuje alebo obmedzí zásobovanie mozgu krvou. Alebo praskne cieva, ktorá zásobuje mozog a krv sa vyleje do mozgu alebo jeho okolia. Dôsledok: bunky v mozgu rýchlo odumierajú a časť tela, ktoré riadia, prestane dobre fungovať.
,,Po prekonanom infarkte myokardu sa pacient často vracia do plnohodnotného života, ale po cievnych mozgových príhodách má ťažký pohybový aj rečový deficit, poruchy poznávacích funkcií, demenciu. Tretina pacientov ostáva invalidných a sú odkázaní na starostlivosť druhej osoby," upozorňuje doc. MUDr. Ján Benetín. ,,Vysoký krvný tlak je najrizikovejším faktorom. Ak sa však hypertenzia lieči, riziko sa znižuje. Niektoré lieky, ktoré sa pri nej používajú, znižujú aj riziko cievnych mozgových príhod. Významným rizikovým faktorom je aj nezdravý životný štýl. To všetko však môžeme ovplyvniť."
Varovné príznaky
- pocit slabosti či necitlivosti tváre, ramien a nôh, najčastejšie len na jednej strane tela,
- sťažené rozprávanie či porozumenie hovorovej reči,
- ťažkosti s videním na jedno alebo obe oči,
- strata rovnováhy, ťažkosti pri chôdzi, závraty,
- prudké bolesti hlavy bez zjavnej príčiny.
Rizikové faktory
- vek, čím ste starší, tým väčšie je riziko (v stareckom veku 75 až 84 rokov postihuje jedného zo 4 až 5 ľudí),
- vysoký krvný tlak, ochorenie srdca,
- fajčenie, alkohol, vysoká hladina cholesterolu,
- konzumácia príliš slaných jedál.
Prevencia
- stanovte si pravidelný denný režim, po práci treba oddychovať,
- zdravo sa stravujte,
- dbajte na optimálnu hmotnosť,
- dôležitý je pravidelný spánok,
– psychická pohoda v práci aj v súkromí.
Čo treba vedieť?
- Poznať a kontrolovať svoj krvný tlak. Čím vyšší tlak, tým väčšie riziko. Ak je váš tlak vyšší ako 140/90, je potrebná konzultácia s lekárom.
– Dať sa vyšetriť, či netrpíte fibriláciou srdcových predsiení, pre ktorú sa časť krvi neprečerpá, ale ostáva v niektorej časti srdca a môže vytvoriť drobné zrazeniny. Tie môžu časom upchať drobné mozgové cievy.
Pozor!
Hrozbu mŕtvice môžete znížiť aj tým, že prestanete fajčiť. Fajčenie je totiž významným rizikovým faktorom mozgovej mŕtvice. Tiež cukrovka, poruchy srdcového rytmu, nadváha a najmä krvný tlak: čím je vyšší, tým ste ohrozenejší.
Srdcový šelest
Šelest najčastejšie spôsobujú defektné srdcové chlopne. Zúžená chlopňa má menší otvor ako by normálne mala mať a teda sa nemôže poriadne otvárať a tiež sa môže stať, že sa poriadne neuzavrie. To vedie k regurgitácii, t. j. spätnému prúdeniu krvi cez chlopňu. Tiež ho môže spôsobiť napr. tehotenstvo, teplota, tyreotoxikóza ( zvýšená činnosť štítnej žľazy), alebo anémia. Diastolický srdcový šelest sa môže prejaviť v období, keď sa srdcový sval medzi údermi srdca uvoľňuje. Systolický šelest sa môže prejaviť v období, keď sa srdcový sval sťahuje a šelest môže byť stupňovaný intenzitou ( hlasitosťou) od 1 do 6. Prvý stupeň je možné zachytiť len veľmi ťažko, je slabo počuteľný, ale 6. stupeň je extrémne hlasný – je možné ho počuť dokonca fonendoskopom mierne od tela.
Informačná, telekomunikačná a masmediálna závislosť
Zavádzanie a využívanie priemyselných robotov, komputerizácia sféry výroby a služieb, široké požívanie moderných prostriedkov masovej informácie, používanie osobných počítačov, mobilov či internetu môže ľuďom pomáhať ale aj škodiť. Nesmieme však zabúdať na negatívny vplyv televízie , počítačových hier a pod. na etické a morálne hodnoty ľudí, ba aj doslovné poškodzovanie zdravia.

























Vonkajšia ponuka
- Etický kódex zdravotníckeho pracovníka
- Všetko o krvnom tlaku
- Reumatické ochorenie
- Zápalové ochorenia
- Pľúcna hypertenzia
- Bolesti kĺbov v ambulancii všeobecného lekára
- Infekčné ochorenia
- Demografia na Slovensku
- Priemerný výška vyplacaných dôchodkov SR/mesiac
- Priemerný vek života v SR a EU
- Ako si vybaviť dôchodok v SR (.ppt)
- 10 najčastejších príčin smrti dnešnej doby!
- Elektronické zdravotníctvo



Vitajte na stránke: MCC Services, s.r.o.





<




























